人口の約3人に1人が65歳以上という“超高齢化社会”。
2024年度の医療費は48兆円超えと過去最高となっている中、病院は苦境に立たされています。
「どうなるニッポンの医療」倒産過去最多 ”赤字病院“の経営実態とは…?
現場の悲鳴…物価や人件費上昇も「価格に転嫁できない」
『サン!シャイン』が取材したのは、茨城・つくば市にある筑波大学附属病院。

高度な医療を提供する「特定機能病院」として国から承認された国立大学付属病院ですが…2024年度は、赤字額が28億円と過去最高に。

2026年には開院50周年を迎えますが、開院以来ずっと使われている病棟もあり、赤字の影響で修繕ができていません。

外来患者ソファも破れたまま…中のスポンジが見えています。

一部の建物は改修工事ができず、ところどころ外壁が剥がれたままに。

X線で撮影したものを読み取る医療機器は、4カ所ある読み取り部分が半分使用できなくなっています。
新たな医療機器の購入には約800万円かかるため、買い換えができていませんが、安全性に問題がないため今も使い続けています。

筑波大学附属病院 平松祐司病院長:
もう氷山の一角ですよね。こういったものがたくさんあるので、やっぱり優先順位つけて、補充というか、切り替えていかないとダメですね。
世間で物価上昇、あるいは人件費の上昇、これは病院でも当然起きていますので、それに見合った診療報酬が手当てされていないと。普通の商売だったら価格に転嫁できますが、我々の場合は自分たちの力で価格に転嫁できないので、公定価格ですから。

病院が受け取る診療報酬は「公定価格」として全国一律で決められており、病院それぞれで設定することができません。
一方で、注射器などの消耗品や医療器具などが物価高の影響で価格が上昇。
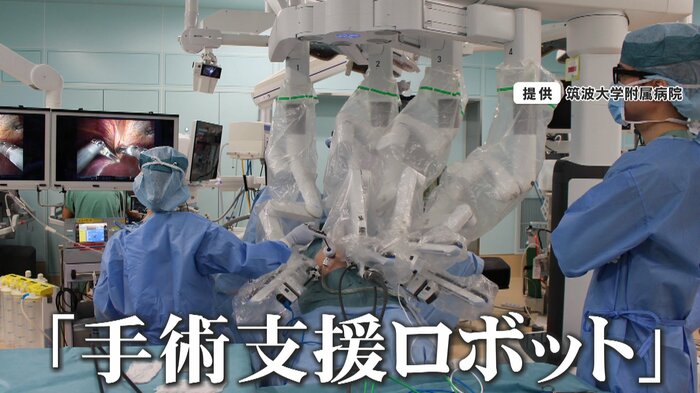
さらに、大学病院は、難病などへの最先端治療や最新の医療機器を用いる「高度医療」を提供する役割があります。高度医療で使われる「手術支援ロボット」は、費用が高いうえに、運用費や管理費も高いため、負担が大きくなるといいます。
平松病院長:
これ以上、診療報酬を超えた物価上昇、人件費上昇がとどまることをしらない状況になれば、やがてどこか必要な医療に切り込まざるを得ないことになるかなと思って、それを危惧しています。
民間病院も赤字深刻
一方、民間の病院ではどうなのでしょうか。

取材したのは、東京・世田谷区にある世田谷北部病院。
2023年度には億単位の赤字を計上。その原因は物価高だけでなく、人件費の高騰も…。

世田谷北部病院 馬場裕之院長:
今の時代はですね、人材派遣のエージェントを使うみたいなことがほぼ普通になってきているような状況なので、実はそこにお支払いする金額もなかなか無視できないものがありますので、そういうものも収支の悪化に影響しているということは、これも否めない点かなというふうに思います。
院長によると、人材派遣業者を介すことで便利になった半面、紹介された医師の年収の2割から3割を紹介料として支払うケースがあり、それが負担になっているといいます。
重くのしかかる人件費。赤字解消のためにこの病院が行った転換策は、救急患者の受け入れ増加でした。
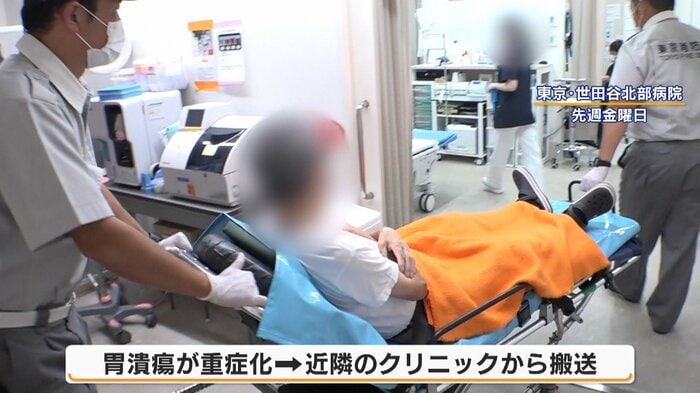
この日、運ばれてきたのは、胃潰瘍が重症化し、近隣のクリニックから搬送されてきた男性。
世田谷北部病院(急性期病床42床)では現在、こうした救急患者を年間3000件以上受け入れ、必要に応じて入院してもらう方針に。

外科 森本紘一朗医師:
ベッドを埋めないと病院の売り上げはどうしてもあがらないので、ベッドを埋めるためにまず救急車を。
受け入れ件数を増やした結果、2年前はベッドの稼働率が6割ほどでしたが、現在では約9割に。ほかにも、諸経費の節約などもした結果、去年、赤字から黒字へと転換しました。

馬場院長:
診療報酬がとかく低いって言われますけれども、いろいろ全部カバーしようとなるともう3倍くらいになっても足りないんじゃないかなと思うくらいですから、そうなっちゃうのはちょっとなかなか現実的ではないかなと思いますね。ここで働く人たちはみんな能力をもっていますし、そこについては環境をやっぱり整えてあげるっていうことが大事で。
ニッポンの病院は今後どうなっていくのか?赤字経営の打開策はあるのでしょうか。
赤字経営の打開策は?
SPキャスター カズレーザー氏:
病院って診療報酬以外の収入源というのは作れないものなんですか?

医療ジャーナリスト 市川衛氏:
自由診療という医療保険にかからない部分の治療行為を行ってお金をもらうということは可能なんですが、一般的な病院がそれをやろうとすると、混合診療の禁止という制度がありまして、ある病気に関して医療保険を使った治療と自由診療を混ぜると医療保険を全部使えなくなっちゃうんですね。
普通の病院に来ている患者さんは、医療保険の治療を求めてきているわけですから、そこで自由診療を提供するというのは病院にとってはなかなか難しいことになります。
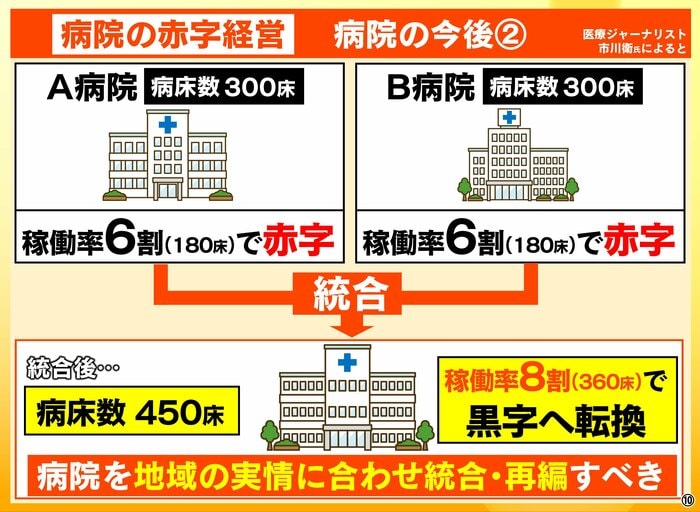
市川氏によると、病院経営の赤字を解消するための方策として重要なのが、病院を地域の実情に合わせて統合・再編していくことだといいます。
市川衛氏:
地域医療構想というんですけれども、ある都道府県の中で病院が将来見込まれる患者さんと比べて過剰になっているのであればそこを整理統合して減っていく患者さんに合わせた病院・ベッドの数にしていけばある程度黒字を維持しながら今の医療を提供できるんじゃないか。その整理を地域の中で話し合って進めてくださいというふうなことを国はやっているんですけど、病院側から見ると「あなたのところはもう余剰だから病院潰してください」って言われても潰せないじゃないですか。そういったところの話し合いがなかなか進まなくて、理想的な形は分かるんだけど現実はなかなかそこがうまくいってないというのが現状です。
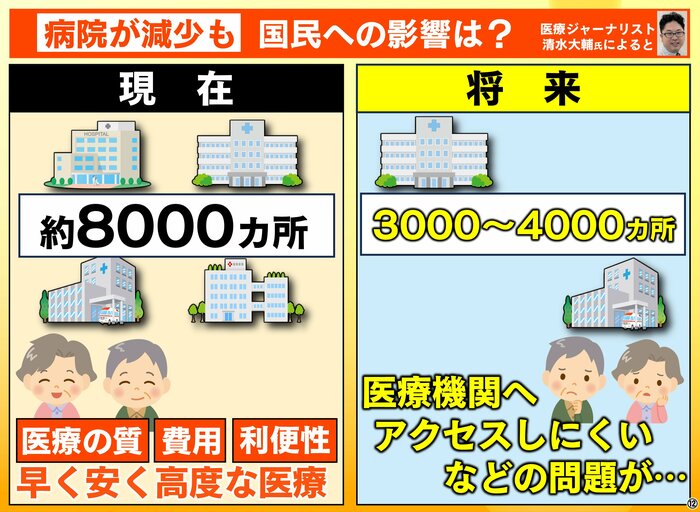
医療ジャーナリストの清水大輔氏によると、現在、約8000カ所ある病院が統合などによって将来的には3000~4000カ所に減る可能性があり、医療機関へアクセスしにくいなどの問題が出てくる可能性があるといいます。
市川衛氏:
移動手段というのは本当に大きな問題でそこをいかに確保していくかっていうのは今後の統合の検討の中ではすごく重要になっていくと思います。
(『サン!シャイン』2025年9月29日放送より)